Мазмұны
Танысу УДЗ: 1 -ші УДЗ
Баламен алғашқы «кездесу», бірінші триместрдегі ультрадыбысты болашақ ата-аналар асыға күтеді. Сондай-ақ танысу ультрадыбыстық деп аталады, ол акушерлік тұрғыдан да маңызды.
Бірінші ультрадыбыстық: ол қашан болады?
Жүктіліктің алғашқы ультрадыбыстық зерттеуі 11 WA және 13 WA + 6 күн аралығында өтеді. Бұл міндетті емес, бірақ болашақ аналарға жүйелі түрде ұсынылатын және өте ұсынылатын 3 ультрадыбыстың бірі (HAS ұсыныстары) (1).
УДЗ барысы
Бірінші триместрдегі ультрадыбыстық әдетте абдоминальды жолмен жасалады. Тәжірибеші болашақ ананың ішін суреттің сапасын жақсарту үшін гельденген сумен жағады, содан кейін зондты іште жылжытады. Сирек жағдайларда және қажет болған жағдайда сапалы зерттеуді алу үшін қынаптық жолды қолдануға болады.
Ультрадыбыстық қуықтың толық болуын талап етпейді. Тексеру ауыртпалықсыз және ультрадыбысты қолдану ұрық үшін қауіпсіз. УДЗ өткізілетін күні асқазанға крем жақпаған жөн, себебі бұл ультрадыбысты өткізуге кедергі келтіруі мүмкін.
Неліктен ол танысу ультрадыбыстық деп аталады?
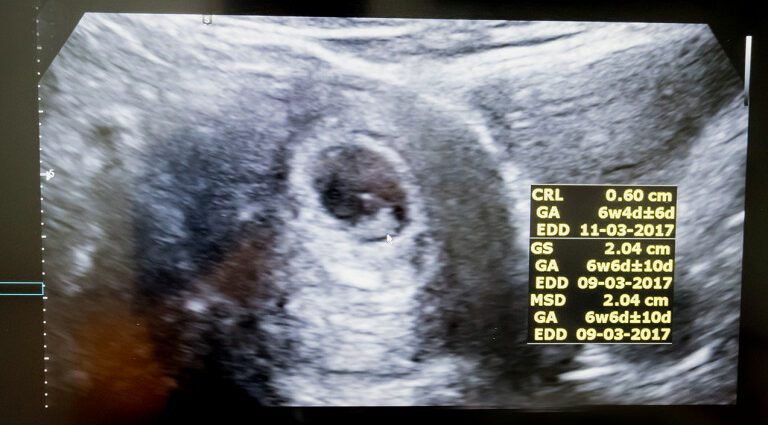
Бұл бірінші ультрадыбыстық зерттеудің мақсаттарының бірі жүктілік мерзімін бағалау және осылайша жүктіліктің мерзімін соңғы етеккірдің басталу күніне негізделген есептеуге қарағанда дәлірек анықтау болып табылады. Ол үшін практик биометрияны орындайды. Ол бассүйек-каудиальды ұзындықты (CRL), яғни эмбрионның басы мен бөкселерінің арасындағы ұзындықты өлшейді, содан кейін нәтижені Робинсон формуласына сәйкес белгіленген анықтамалық қисықпен салыстырады (жүктілік жасы = 8,052 √ × (LCC) ) +23,73).
Бұл өлшем жүктіліктің басталу күнін (DDG) 95% жағдайда плюс немесе минус бес күндік дәлдікпен бағалауға мүмкіндік береді (2). Бұл DDG өз кезегінде мерзімін (APD) растауға немесе түзетуге көмектеседі.
1 УДЗ кезіндегі ұрық
Жүктіліктің осы кезеңінде жатыр әлі де үлкен емес, бірақ ішінде эмбрион қазірдің өзінде жақсы дамыған. Оның басынан бөксеге дейін 5-6 см немесе тұрғанда шамамен 12 см, ал басының диаметрі шамамен 2 см (3).
Бұл бірінші ультрадыбыстық бірнеше басқа параметрлерді тексеруге бағытталған:
- ұрықтың саны. Егер бұл егіз жүктілік болса, тәжірибеші дәрігер оның монохоральды егіз жүктілік (екі ұрық үшін бір плацента) немесе бихориальды (әр ұрық үшін бір плацента) екенін анықтайды. Хориондылықтың бұл диагностикасы өте маңызды, өйткені ол асқынулар тұрғысынан, демек, жүктілікті бақылау әдістерінде айтарлықтай айырмашылықтарға әкеледі;
- ұрықтың өміршеңдігі: жүктіліктің осы кезеңінде нәресте қозғалады, бірақ болашақ ана оны әлі сезбейді. Ол еріксіз қолды және аяқты бұлғайды, созылады, допқа айналдырады, кенет босаңсады, секіреді. Оның жүрек соғысы өте жылдам (минутына 160-170), доплерографиялық ультрадыбыстық зерттеуде естіледі.
- морфологиясы: дәрігер барлық төрт аяқтың, асқазанның, қуықтың болуын қамтамасыз етеді және бас контурын және іш қабырғасының контурын тексереді. Екінші жағынан, мүмкін морфологиялық ақауды анықтау әлі де тым көп. Мұны істеу үшін морфологиялық деп аталатын екінші ультрадыбыстық болады;
- амниотикалық сұйықтықтың мөлшері және трофобласттың болуы;
- Жатырдың мөлдірлігін (CN) өлшеу: Даун синдромының біріктірілген скринингінің бөлігі ретінде (міндетті емес, бірақ жүйелі түрде ұсынылады) тәжірибеші дәрігер ұрықтың мойнының артындағы сұйықтықпен толтырылған жұқа храпты өлшейді. Сарысу маркері талдауының (PAPP-A және бос бета-hCG) нәтижелерімен және ананың жасымен біріктірілген бұл өлшем хромосомалық ауытқулардың «біріктірілген қаупін» (диагноз қоюға емес) есептеуге мүмкіндік береді.
Нәрестенің жынысына келетін болсақ, бұл кезеңде жыныс туберкулезі, яғни болашақ пениске немесе болашақ клиторға айналатын құрылым әлі де сараланбаған және 1-ден 2 мм-ге дейін жетеді. Дегенмен, егер нәресте жақсы орналасса, УДЗ 12 аптадан кейін жүргізілсе және тәжірибеші дәрігердің тәжірибесі болса, жыныс туберкулезінің бағытына сәйкес нәрестенің жынысын анықтауға болады. Егер ол дене осіне перпендикуляр болса, бұл ұл бала; егер параллель болса, қыз. Бірақ сақ болыңыз: бұл болжамда қателік шегі бар. Ең жақсы жағдайларда ол тек 80% сенімді (4). Сондықтан дәрігерлер болашақ ата-анаға баланың жынысын білу үшін, егер олар білгісі келсе, екінші ультрадыбысты күткенді жөн көреді.
1-ші ультрадыбысты анықтауға болатын мәселелер
- түсік түсіру : эмбрион қапшығы бар, бірақ жүрек қызметі жоқ және эмбрионның өлшемдері қалыптыдан төмен. Кейде бұл «мөлдір жұмыртқа»: гестациялық қапшықта мембраналар мен болашақ плацента бар, бірақ эмбрион жоқ. Жүктілік аяқталып, эмбрион дамымаған. Жүктілік кезінде жүктілік қапшығы өздігінен эвакуациялануы мүмкін, бірақ кейде ол жоқ немесе толық емес. Содан кейін жиырылуды тудыратын және эмбрионның толық бөлінуіне ықпал ететін дәрілер тағайындалады. Сәтсіз болған жағдайда аспирациялық (кюретаж) хирургиялық емдеу жүргізіледі. Барлық жағдайларда жүктілік өнімін толық эвакуациялауды қамтамасыз ету үшін мұқият бақылау қажет;
- эктопиялық жүктілік (GEU) немесе эктопиялық: жұмыртқа миграция немесе имплантацияның бұзылуына байланысты жатырға емес, пробосциске имплантацияланды. GEU әдетте іштің төменгі жағындағы бүйірлік ауырсынумен және қан кетумен ерте дамиды, бірақ кейде бірінші ультрадыбыстық зерттеу кезінде кездейсоқ анықталады. GEU өздігінен шығарылуына, тоқырауына немесе өсуіне ұласуы мүмкін, бұл түтікке зақым келтіруі мүмкін жүктілік қапшығының жарылуы қаупі бар. Бета-hcg гормонын талдау үшін қан анализімен бақылау, клиникалық зерттеулер және ультрадыбыстық зерттеулер ГЭУ эволюциясын бақылауға мүмкіндік береді. Егер ол асқынған сатыда болмаса, метотрексатпен емдеу әдетте гестациялық қапшықты шығару үшін жеткілікті. Жетілдірілген болса, гестациялық қапшықты, кейде ол зақымдалған болса, түтікшені алып тастау үшін лапароскопия арқылы хирургиялық емдеу жүргізіледі;
- қалыпты ішек мөлдірлігіне қарағанда жақсы жиі трисомия 21 бар нәрестелерде байқалады, бірақ бұл көрсеткіш ананың жасы мен сарысу маркерлерін ескере отырып 21 трисомияға біріктірілген скринингке қосылуы керек. Біріктірілген соңғы нәтиже 1/250-ден жоғары болған жағдайда, трофобласт биопсиясы немесе амниоцентез арқылы кариотипті анықтау ұсынылады.